新生儿缺氧缺血性脑病——2021年临床助理医师考试,相信是考生们关注的事情,医学教育网小编整理了考试重点内容,希望对考生复习有所帮助。
第五节 新生儿缺氧缺血性脑病
各种因素引起的缺氧和脑血流减少或暂停而导致胎儿和新生儿的脑损伤称为缺氧缺血性脑病,是新生儿窒息后的严重并发症,病死率高。发生机制包括缺氧缺血性脑损伤、脑组织继发代谢紊乱,可引起脑水肿、选择性神经元死亡及梗死、出血等。
一、病因和发病机制
(一)病因
产前、产时、产后的缺氧缺血事件都可以导致新生儿HIE。其中,常见急性产时事件包括胎盘早剥、脐带脱垂、子宫破裂、横位滞产等急性胎盘和脐带障碍。
(二)发病机制
HIE的发生发展分为三个阶段:原发性细胞损伤阶段→窒息复苏期间假性能量恢复阶段(脑能量衰竭的过程在6~48可以再次发生)→迟发性细胞损伤阶段。
注意:大多数神经元的损伤不是发生在窒息缺氧当时,而是发生在原发事件后的继发阶段中,HIE的防治重点应主要针对迟发性神经元损伤。
二、神经病理
HIE损伤部位多见于大脑皮质、基底核、丘脑和脑干等部位的不同组合。脑白质也常被累及,特别是矢状旁区。
三、临床表现
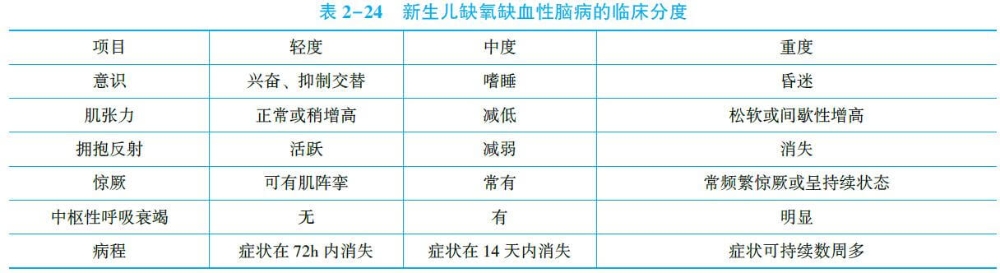
窒息缺氧事件的严重性和持续时间,是决定HIE临床症状和体征的关键因素。神经系统症状一般于生后6~12小时出现,逐渐加重,至72小时达高峰,病情轻者随后逐渐好转;严重者多在72小时内恶化或死亡。
(一)出生后~12小时
主要症状是周期性呼吸,半数患儿可在出生后6~12小时表现为肌张力低下、颤动或惊厥。
(二)12~24小时
患儿明显激惹,哭声尖而单调,部分患儿开始惊厥或发生呼吸暂停、颤动和近端肢体软弱无力(上肢重于下肢)。检查:拥抱反射亢进,深腱反射增强。
(三)24~72小时
脑干功能障碍在此期比较常见,严重受累患儿常在此期死亡。
随病情进展,患儿意识水平进一步恶化,深度昏睡或昏迷,常在一段时间不规则呼吸之后呼吸停止。
(四)72小时以后
通常在此后病情逐渐改善,但某些神经学异常的体征仍然持续存在。患儿可有轻到中度昏睡,喂养障碍。四肢肌张力低下是普遍的特征。
四、诊断及分度
(一)临床表现
是诊断HIE的主要依据,同时具备以下4条者方可确诊:
1.有明确的胎儿宫内窘迫史胎心<100次/分,持续5分钟以上;和(或)羊水Ⅲ度污染,或者在分娩过程中有明显窒息史。
2.出生时有明确窒息Apgar评分1分钟≤3分,并延续至5分钟时仍≤5分;和(或)出生时脐动脉血气pH≤7.00。
3.出生后不久出现神经系统症状,并持续至24小时以上如意识改变(过度兴奋、嗜睡、昏迷),肌张力改变(增高或减弱),原始反射异常(减弱或消失),病重时可有惊厥,脑干体征(呼吸节律改变、瞳孔改变、对光反应迟钝或消失)和前囟张力增高。
4.排除其他排除电解质紊乱、颅内出血和产伤等原因引起的抽搐,以及宫内感染、遗传代谢性疾病和其他先天性疾病引起的脑损伤。
(二)脑电图
HIE患儿生后1周内脑电图异常程度基本与临床分度一致,有助于判断病情严重程度和评估预后,常作为首选检查。主要表现为背景活动异常,如低电压、等电位和爆发抑制等。
(三)影像学检查
影像学检查的意义并不在于诊断HIE,而是明确HIE的病变部位、范围和病理类型。HIE的MRI表现:①以基底核和丘脑损伤为主:见于急性缺氧缺血事件之后;②以分水岭区域损伤占优势:见于“不完全性窒息”之后,如低血压、低血糖或感染之后。
五、治疗
(一)支持对症治疗
以阻断缺氧缺血原发事件。
(二)神经保护措施
以避免/减轻继发性的脑损伤。
1.维持适当的通气和氧合(维持正常的氧和二氧化碳分压)。
2.维持适当的脑血流灌注,避免血压剧烈波动(HIE存在压力被动性脑循环,任何轻度的血压波动都会加重脑损伤)。
3.维持适当的血糖水平(维持在2.6~7.5mmol/L)。
4.适当限制入液量,预防脑水肿[预防液体负荷过重,应维持尿量>1ml/(kg·h)]。不建议常规使用甘露醇或糖皮质激素预防脑水肿。
5.控制惊厥 苯巴比妥是治疗新生儿HIE惊厥的首选药物,但不建议苯巴比妥作为HIE惊厥发生的预防性用药。
6.亚低温疗法 是目前国际上较公认的治疗HIE的有效方法。主要应用于轻、中度足月HIE患儿,包括选择性头部亚低温及全身亚低温,使核心温度降至34℃,主张生后6小时之内开始。可使病死率显著降低。
推荐阅读:
以上是”新生儿缺氧缺血性脑病——2021年临床助理医师考试“的内容,希望对考生备考有所帮助,预祝考生顺利通过2021年临床助理医师考试。

- · 2023临床助理医师考试考点预测《新生儿时期细胞吞噬功能特点》练习题
- · 【考前测试】历年临床助理医师重点科目《儿科疾病》A1型测试题
- · 新生儿缺氧缺血性脑病治疗 | 2022年临床助理医师二试/延考水平测试题
- · 肺脏听诊-临床助理医师实践技能体格检查重点归纳
- · 2022年临床执业助理医师综合笔试科目-实践综合考试大纲
- · 2022年临床执业助理医师资格考试《儿科疾病》大纲
- · 临床助理医师《儿科》考点【新生儿缺氧缺血性脑病】模考测验题
- · 临床执业助理医师《儿科》高频考点模考试题50道
- · 2022年临床执业助理医师《儿科疾病》考试大纲
- · 2022年临床助理医师《实践综合》考试大纲内容







![[em2_01]](https://live.cdeledu.com/web/images/emoji/01.png)
![[em2_02]](https://live.cdeledu.com/web/images/emoji/02.png)
![[em2_03]](https://live.cdeledu.com/web/images/emoji/03.png)
![[em2_04]](https://live.cdeledu.com/web/images/emoji/04.png)
![[em2_05]](https://live.cdeledu.com/web/images/emoji/05.png)
![[em2_06]](https://live.cdeledu.com/web/images/emoji/06.png)
![[em2_07]](https://live.cdeledu.com/web/images/emoji/07.png)
![[em2_08]](https://live.cdeledu.com/web/images/emoji/08.png)
![[em2_09]](https://live.cdeledu.com/web/images/emoji/09.png)
![[em2_10]](https://live.cdeledu.com/web/images/emoji/10.png)
![[em2_11]](https://live.cdeledu.com/web/images/emoji/11.png)
![[em2_12]](https://live.cdeledu.com/web/images/emoji/12.png)
![[em2_13]](https://live.cdeledu.com/web/images/emoji/13.png)
![[em2_14]](https://live.cdeledu.com/web/images/emoji/14.png)
![[em2_15]](https://live.cdeledu.com/web/images/emoji/15.png)
![[em2_16]](https://live.cdeledu.com/web/images/emoji/16.png)
![[em2_17]](https://live.cdeledu.com/web/images/emoji/17.png)
![[em2_18]](https://live.cdeledu.com/web/images/emoji/18.png)
![[em2_19]](https://live.cdeledu.com/web/images/emoji/19.png)
![[em2_20]](https://live.cdeledu.com/web/images/emoji/20.png)





















 扫一扫立即下载
扫一扫立即下载


