- 免费试听
- 免费直播

3月8日 19:00-22:00
详情
3月12日 19:00-21:00
详情临床助理医师考试原发性高血压:降压治疗方案,相信是考生们关注的事情,医学教育网小编整理了考试重点内容,希望对考生复习有所帮助。
第六章 原发性高血压
一、概念和分类
原发性高血压是以血压升高为主要临床表现的综合征,通常简称为高血压。分为原发性和继发性。对于偶然血压超出正常范围者,宜定期重复测量以确诊。
高血压的诊断标准目前,我国采用国际上统一的血压分类和标准,高血压定义为收缩压≥140mmHg和(或)舒张压≥90mmHg,根据血压升高水平,又进一步将高血压分为1、2、3级。当收缩压和舒张压分属于不同级别时,以较高的分级为准。标准适用于男、女性成人。
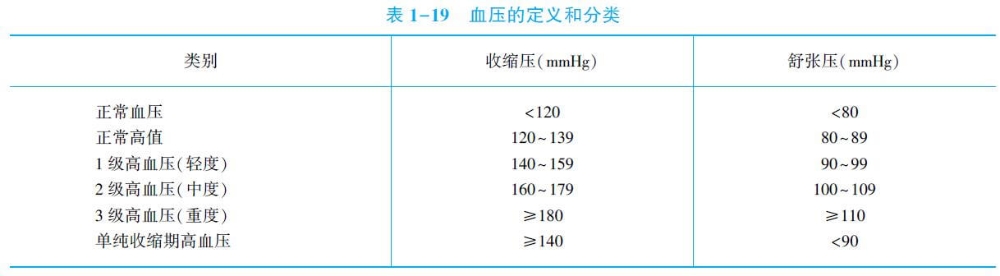
二、临床表现
1.症状及体征 根据起病的进展缓急,原发性高血压分为缓进性高血压和急进性高血压。前者也称为良性高血压,后者又称为恶性高血压。多数患者为良性高血压,起病缓慢、隐匿、渐进,一般无特殊的临床表现。常见症状有:头痛、头晕、枕部或颈部有板紧感,同时还可伴有心悸,通常在情绪激动、精神紧张或劳累时明显。另外,患者的主观症状和血压升高的程度不具有一致性,约1/5患者可无明显症状,只是在体检或发生心、脑、肾并发症时才明确有高血压。因此,无论有无症状都应定期测量血压。
与此同时,还应注意患者的血压具有波动性:通常冬季血压较高,而夏季较低;昼夜血压数值也有起伏变化,晨起活动后血压可迅速升高,而夜间血压又可回落,部分患者在充分休息或情绪稳定时,血压可降至正常。
2.恶性高血压 又称急进性高血压,病理上以肾小动脉纤维样坏死为突出特征。急进型高血压(早期)和恶性高血压(晚期)是同一个发病过程的不同阶段。
临床特点:①发病较急骤,多见于中、青年;②血压显著升高,舒张压持续≥130mmHg;③头痛,视力模糊,眼底出血,渗出和乳头水肿;④肾脏损害突出,表现为持续蛋白尿、血尿及管型尿,并可伴肾功能不全;⑤进展迅速,如不给予及时治疗,预后不佳,可死于肾衰竭、脑卒中或心力衰竭。
【敲黑板】
恶性高血压核心特点:舒张压持续≥130mmHg+肾脏、眼损伤(视乳头水肿)
三、诊断与鉴别诊断
由于血压的波动性,诊断高血压必须在未服用降压药的情况下,经3次以上非同日多次测得的血压平均值作为诊断依据。诊断为高血压后,应鉴别是原发性或继发性高血压;同时做高血压分级和危险分层,判断心、脑、肾等重要脏器功能情况。
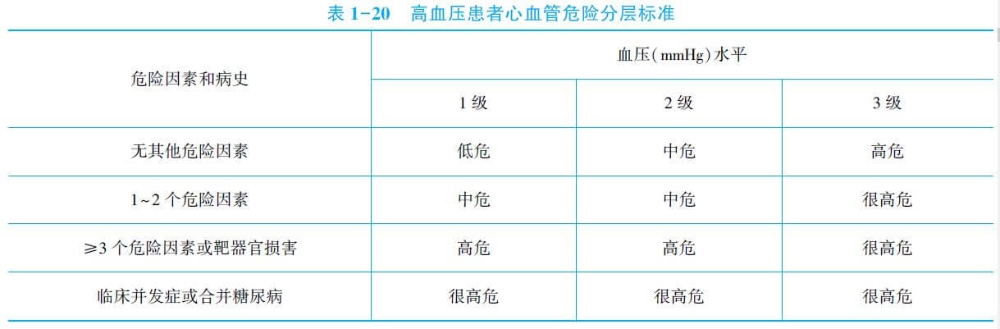
1.诊断评估 高血压患者的预后与四个方面有关:①高血压水平;②有无心血管危险因素;③靶器官的损害程度;④有无并发症。
2.高血压病的危险分层
四、降压治疗目的与目标值
1.降压治疗目的 减少高血压患者心、脑血管病的发生率和死亡率。
2.血压控制目标值 原则上应将血压降到患者能最大耐受的水平。①一般主张血压控制目标值至少<140/90mmHg;②老年收缩期性高血压的血压控制目标值,收缩压140~150mmHg,舒张压<90mmHg但不低于65~70mmHg。
五、主要降压药物的作用特点及副作用(重点)
1.利尿剂 利尿药的主要副作用往往发生在大剂量时,因此现在推荐使用小剂量,以氢氯噻嗪为例,每天剂量不超过25mg。
(1)机制:利尿剂使细胞外液容量减低、心排出量降低,并能通过利钠作用使血压下降。
(2)适用范围:利尿剂降压药适用广泛,对大多数的轻、中度高血压均适用。其降压起效平稳、缓慢、持续时间长,因此非常适用于需要缓慢降压的患者,如:老年人高血压、心力衰竭者;另外,对盐敏感性高血压、合并肥胖或糖尿病、更年期女性、单纯收缩期高血压也尤为适用。
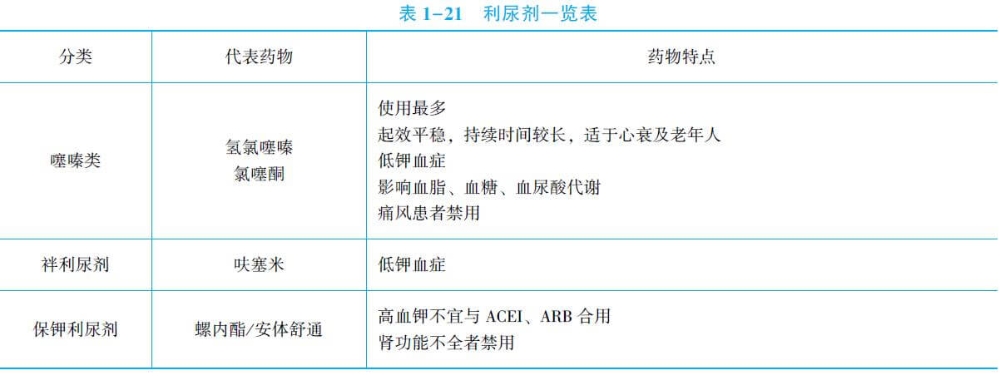
(3)分类特点:有噻嗪类、袢利尿剂和保钾利尿剂三类。①噻嗪类:应用最普遍,但长期应用可引起血钾降低及血糖、血尿酸、血胆固醇增高,糖尿病及高脂血症患者宜慎用,痛风患者禁用;②保钾利尿剂:可引起高血钾,不宜与ACEI合用,肾功能不全者禁用;③袢利尿剂:利尿迅速,肾功能不全者应用较多,但过度作用可致低血钾、低血压。
另有制剂吲达帕胺,同时具有利尿及血管扩张作用,能有效降压而较少引起低血钾。
2.β受体阻滞剂
(1)机制:主要通过抑制肾素-血管紧张素醛固酮系统(RAAS),抑制心肌收缩力和降低心率来起到降压作用。
(2)适用范围:β受体拮抗剂降压起效较强而且迅速,不同的药物适用于不同程度的高血压,由于β受体拮抗剂具有负性频率的特点,因此特别适用于合并有心率较快的高血压患者;另外,对需要降低心肌耗氧量,如心绞痛、心梗的高血压患者也尤为适用,对老年人高血压则疗效较差。
(3)注意事项:①β受体拮抗剂对心肌收缩力、窦房结及房室结均有抑制作用,因此,心动过缓:病态窦房结综合征、房室传导阻滞患者禁用;②虽然糖尿病不是β受体阻断药的禁忌证,但该类药物能增加胰岛素抵抗,还可能掩盖和延长降血糖治疗过程中的低血糖症,使用时应加以注意;③急性心力衰竭禁用;④支气管哮喘;⑤慢性阻塞性肺病、运动员、外周血管病或糖耐量异常者慎用。
3.钙通道阻滞剂(CCB)
(1)机制:血管平滑肌细胞的收缩依赖于细胞内游离的钙离子(Ca2+)浓度,钙通道阻滞剂能阻断钙离子经电压依赖L型通道向细胞内转运,因此降低了血管收缩反应。另外,钙通道阻滞剂还具有一定的拮抗血管紧张素Ⅱ以及α1肾上腺素能受体的缩血管作用。
(2)分类:钙通道阻滞剂根据其化学结构的特点,分为二氢吡啶类和非二氢吡啶类。非二氢吡啶类代表药物有地尔硫
和维拉帕米,主要用于抗心律失常的治疗;二氢吡啶类主要代表为硝苯地平、尼莫地平等,主要用于高血压的治疗。
(3)降压特点:①钙通道阻滞剂具有较强的扩张外周血管作用,且起效迅速,降压幅度也相对较强,剂量越大疗效也就越大,呈正相关性;②个体差异性小,联合其他类型降压药应用时,降压作用明显增强;③具有负性肌力的作用,能明显降低心肌收缩力,使心肌兴奋-收缩脱偶联,因而心力衰竭禁用;④对老年患者有较好降压效果,对血脂、血糖无明显影响,摄入高钠不影响降压疗效,非甾体抗炎药无干扰作用,嗜酒的患者也能起到显著降压的作用;⑤高血压合并症应用钙通道阻滞剂:高血压合并冠心病,选用硝苯地平为宜;伴脑血管病时应用尼莫地平;伴快速型心律失常选用维拉帕米;⑥主要缺点:能反射性地引起交感活性增强主要表现为:心率增快、面部潮红、头痛、下肢水肿等。非二氢吡啶类能明显抑制心肌细胞自律性和传导性,在心衰、窦房结功能低下、心脏传导阻滞时禁用。
4.血管紧张素转换酶抑制剂(ACEI)
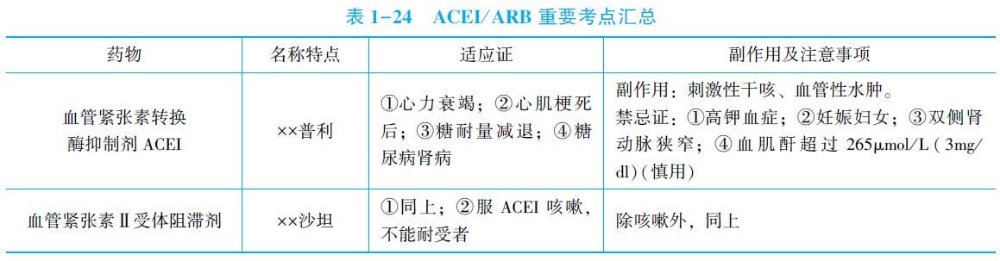
(1)机制:降压作用主要通过抑制周围和组织的血管紧张素转换酶(ACE),使血管紧张素Ⅱ(AngⅡ)生成减少,同时抑制激肽酶使缓激肽降解减少。缓激肽是一种心脏保护因子,能够缩小心肌缺血、梗死面积,提高心肌细胞高能磷酸化合物(如ATP)及糖原的贮备,正是因为ACEI能够延缓缓激肽的降解,而发挥了保护心肌细胞、改善预后、降低死亡率的作用。
(2)优点及适应证:ACEI能够增加高血压患者机体对胰岛素的敏感性,改善胰岛素抵抗;能够舒张肾小球出球小动脉,改善肾小球囊内压升高所致的肾功能损伤,具有减轻蛋白尿的作用。特别适用伴有心力衰竭、心肌梗死后、糖耐量减低或糖尿病肾病的高血压患者。
(3)不良反应:①刺激性干咳:是患者不能耐受ACEI而停药的常见原因。发生刺激性干咳主要原因是ACEI使缓激肽、前列腺素、P物质在呼吸道蓄积所致;②血管性水肿:其发生与缓激肽及代谢产物有关,多发生在用药的第1个月,一旦出现应停用ACEI; ③高钾血症:ACE能抑制AngⅡ的生成,使醛固酮分泌减少,导致血钾升高,故高钾血症时禁用ACEI;④妊娠期: ACEI具有致畸作用,故妊娠期禁用;⑤双侧肾血管病变(肾动脉狭窄、阻塞、硬化),可加重肾功能障碍,禁用ACEI。主要原因是:ACEI收缩入球小动脉的同时舒张出球小动脉,降低了肾小球灌注压,导致肾小球滤过率降低,肾功能障碍。另外,当患者血肌酐值超过265μmol/L(3mg/dl)时也应禁用ACEI。
5.血管紧张素Ⅱ受体阻滞剂(ARB) 降压作用主要通过阻滞组织的血管紧张素Ⅱ受体亚型AT1,更充分有效地阻断血管紧张素Ⅱ的水钠潴留、血管收缩与组织重构作用。不引起刺激性干咳。ARB在治疗对象和禁忌证方面与ACEI相同。
【经典例题1】男性,61岁。患有高血压,同时伴有2型糖尿病,尿蛋白(+),选择最佳降压药物为
A.α受体阻滞剂
B.β受体阻滞剂
C.利尿剂
D.钙拮抗剂
E.ACEI
[参考答案]1.E
六、降压治疗方案
1.单纯的良性高血压(无并发症、无合并症)的患者,无论是单独或联合使用上述降压药时,均应遵循小剂量原则,然后再根据血压控制情况,逐步调整剂量。目前,对于2级高血压(≥160/100mmHg)的患者多采用两种降压药联合治疗。
2.联合治疗 应该采用不同降压机制的药物。合理的降血压药联合治疗方案:利尿药与β受体阻断药;利尿药与ACEI或ARB;二氢吡啶类钙通道阻滞剂与β受体阻断药;钙通道阻滞剂与ACEI或ARB。三种降压药物联合治疗时必须包括利尿剂(有禁忌证除外)。
3.高血压患者需要长期降压治疗,尤其是高危或很高危患者。当血压平稳控制1~2年后,可以根据需要逐渐减少剂量或药物品种,不宜随意停止治疗或更改治疗方案。中止治疗后高血压仍复发,长期服药治疗者突然停药可发生停药综合征。
【敲黑板】


推荐阅读:
2021年全国临床助理医师实践技能考试基本操作25项内容具体指导
全新!2021年临床助理医师实践技能模考系统上线 经典习题随时练!
告别5.1假期综合征 这3大经验助你快速投入临床助理医师复习!
全国2021年临床助理医师备考正当时| 实践技能复习 这些干货速速码住!
以上是”临床助理医师考试原发性高血压:降压治疗方案“的内容,希望对考生备考有所帮助,预祝考生顺利通过2021年临床助理医师考试。
